
Por qué están aumentando las alergias alimentarias?
Si ingerimos un alimento al que somos alérgicos, las reacciones menores pueden ir desde picazón, a hinchazón o dolor estomacal.
Existe esta ventana de oportunidad en los primeros años de vida para establecer tolerancia", afirmó Alexandra Santos, profesora de alergología pediátrica en King's College en Londres.
Las alergias alimentarias pueden ser muy peligrosas, incluso fatales, y el número de personas que las padecen está aumentando a nivel global. ¿Por qué son cada vez más comunes y qué podemos hacer para prevenirlas?
Una alergia alimentaria puede ser aterradora. Si ingerimos un alimento al que somos alérgicos, las reacciones menores pueden ir desde picazón, a hinchazón o dolor estomacal.
Pero una de cuatro personas con alergias alimentarias tendrá en algún momento de su vida una reacción severa, conocida como anafilaxia.
La anafilaxia se caracteriza por síntomas como respiración sibilante, mareos y vómitos. La presión sanguínea puede descender, el pulso bajar y las vías respiratorias sufrir opresión y estrechamiento.
Y en el caso de un número alarmante de personas en los últimos años, la anafilaxia fue causa de muerte.
Aumento en todo el mundo
El porcentaje de población con alergias alimentarias en el mundo es más alto que nunca.
Un estudio sobre causas de hospitalización en Estados Unidos, Australia y Europa constató que los casos de anafilaxia están aumentando.
En Estados Unidos, las visitas al hospital por alergias alimentarias se triplicaron entre 1993 y 2006. Entre 2013 y 2019, se registró un aumento de 72% en el número de niños hospitalizados por anafilaxia (la cifra pasó de 1.015 niños a 1.746).
"Es incuestionable que el número de personas con alergias alimentarias se incrementó, a veces en forma descabellada", afirmó Graham Rook, profesor emérito de microbiología médica en University College en Londres.
Una de las teorías para explicar el aumento es que simplemente tenemos más conciencia sobre las alergias. Pero esa teoría no es correcta, según Kari Nadeau, especialista en alergias de la Universidad de Stanford, en Estados Unidos, y autora del libro "El fin de las alergias alimentarias".
"La razón del aumento no es que hayamos mejorado los diagnósticos, porque esto no es así", afirmó Nadeau.
"Estamos más conscientes sobre las alergias, pero eso no está incrementando los diagnósticos".
Es difícil, sin embargo, saber exactamente cuánto han aumentado los casos de alergias alimentarias. Tres o cuatro veces más personas dicen tener alguna alergia de ese tipo que las que realmente la padecen.
Esto se debe a que es fácil confundir la alergia a los alimentos con la intolerancia a los mismos.
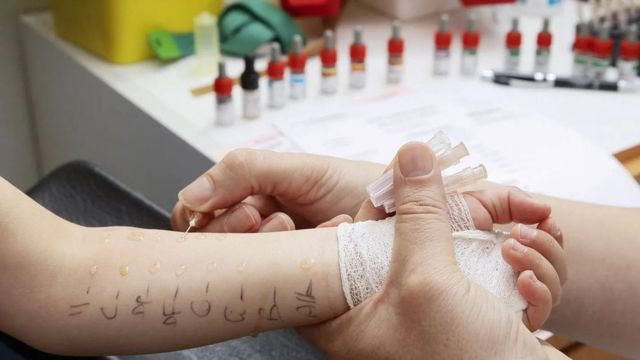
Por otra parte, muchos países no tienen datos precisos sobre la prevalencia de las alergias. Y el test estándar para identificar una alergia alimentaria, en el que el paciente consume cantidades ínfimas de un alimento en una clínica para observar cómo responde, es costoso, lento y riesgoso.
Sin embargo, basándose en datos de múltiples estudios revisados por pares, Nadeau concluyó que la prevalencia de alergias alimentarias en la población aumentó de cerca de un 3% en 1960 a aproximadamente un 7% en 2018.
Lista de alimentos más amplia
No solo el número de personas afectadas ha aumentado. También se amplió la lista de alimentos que provocan reacciones alérgicas.
Peter Ben Embarek trabaja para la Red Internacional de Autoridades de Seguridad Alimentaria, una agencia de la Organización Mundial de la Salud que responde a emergencias en ese tema.
"Inicialmente, hace décadas, se trataba sólo de los casos clásicos: mariscos, leche y nueces", afirmó Embarek.
"La lista ahora se amplió en forma dramática e incluye una gran variedad de productos".

Los expertos concuerdan en que las alergias alimentarias están aumentando. La gran pregunta es por qué.
"Hipótesis de la higiene"
Una posible explicación es la llamada "hipótesis de la higiene", aunque este término es rechazado ahora por expertos.
"'Hipótesis de la higiene' es un nombre deplorable, porque da una idea errónea de lo que está sucediendo", señaló Rook.
El término implica que cuanto más limpios estemos más probable será que desarrollemos alergias. Pero esto no es correcto.
La hipótesis fue postulada por el epidemiólogo David Strachan, quien observó en 1989 que los niños con hermanos mayores tenían menos probabilidades de tener fiebre del heno o eczema.
"A lo largo del siglo pasado se redujo el tamaño de las familias", escribió Strachan.
"Y los estándares de limpieza personal y en la casa han disminuido la oportunidad de infecciones cruzadas en familias con niños pequeños", agregó.

Pero estudios recientes contradicen la hipótesis de la higiene, que es rechazada en la actualidad por muchos científicos.
Rook apunta que si un menor padece las infecciones comunes de la niñez tiene mayor probabilidad de desarrollar asma. Y los expertos concuerdan en que es vital mantener una buena higiene para protegernos de las enfermedades.
"Viejos amigos"
Una interpretación más moderna de la hipótesis es que no tiene que ver con cuán limpia está tu casa, sino con otro factor: la variedad de microorganismos a la que esté expuesto tu intestino.
"La razón por la que era beneficioso tener hermanos mayores es que aumentaba la probabilidad de contacto con la microbiota de la familia, en particular la de la madre", señaló Rook.
Cuando se produce ese contacto, el niño puebla su intestino con microorganismos que "educan" su sistema inmunológico.
Esa es una de las razones por las que podría haber un vínculo entre las alergias alimentarias y los bebés que nacen por cesárea.
No pasar por el canal del parto significa que el bebé no ingiere bacterias beneficiosas que se encuentran allí.
Un estudio de Dinamarca probó incluso que cuanto más gatos y perros haya en un hogar menor será la probabilidad de desarrollar alergias.
Rook utiliza el término "viejos amigos" para describir esta teoría.

La microbiota de los humanos - los microorganismos de un hábitat en particular- están cambiando lentamente, aseguró el científico.
Nuestros hogares modernos, con maderas tratadas con biocidas, tienen microorganismos que no guardan relación con el mundo natural en el que evolucionamos.
Y por ello tenemos contacto con menos de los "viejos amigos", los microbios que ayudaban al sistema inmunológico humano a responder a sustancias extrañas.
La teoría podría explicar también por qué cuantos más antibióticos hayamos ingerido de niños, mayor es la probabilidad de que tengamos alergias alimentarias. (Los antibióticos matan las bacterias beneficiosas que viven en nuestro intestino).
"El aumento de alergias que estamos viendo es parte de un fenómeno más generalizado vinculado a los mecanismos de control del sistema inmunológico", afirmó Rook.
Otra teoría
Además de los "viejos amigos", otra teoría fascinante es la de la "exposición dual a alérgenos".
Para explicar esta teoría debemos primero ocuparnos brevemente de otro tema: cómo han cambiado a lo largo de los años los consejos sobre las alergias alimentarias.
"Cuando comenzó a tenerse más conciencia sobre las alergias alimentarias (en la década de los 90), la gente tenía miedo de introducir los maníes o cacahuetes en la dieta de los bebés", señaló Clare Mills, profesora de alergología molecular en la Universidad de Manchester en Inglaterra.
"Y acabamos aconsejando a los padres: 'no des este alimento a tu hijo hasta que tenga tres años'".
Esa recomendación, según Mills, no estaba basada en ninguna evidencia. Y los padres debían haber hecho exactamente lo contrario: introducir alérgenos en la dieta del bebé lo más temprano posible.
La razón es que el hecho de que un niño no coma maníes o cacahuetes no significa que no entre en contacto con personas que sí lo hacen.
El niño puede estar expuesto a maníes a través del polvo, el contacto con los muebles o incluso cremas que contienen aceite de maní. Si el menor jamás ha ingerido maníes, ese contacto con la piel puede desencadenar una respuesta de su sistema inmunológico.

"Si tienes un bebé con eczema y los padres comen maníes sin lavarse las manos y luego tocan al bebé, este puede resultar afectado a través de cualquier herida pequeña en la piel", señaló Amena Warner, jefa de servicios clínicos de Allergy UK, una ONG británica. Cuando el niño come luego es alimento, el sistema inmunológico lo percibe como una amenaza y lo ataca.
Nadeau ha transformado esa constatación en una rima: "Through the skin allergies begin; through the diet allergies can stay quiet". (A través de la piel las alergias comienzan, a través de la dieta las alergias permanecen quietas).
Especialmente en el caso de niños con eczema, los expertos tienen una opinión unánime: debe introducirse en la dieta de los bebés una variedad de alimentos durante el proceso de destete, desde los tres o cuatro meses de edad.
"Existe esta ventana de oportunidad en los primeros años de vida para establecer tolerancia", afirmó Alexandra Santos, profesora de alergología pediátrica en King's College en Londres.
Un estudio al que contribuyó Santos demostró que si se introducen maníes en la dieta cuando los niños tienen entre 4 y 11 meses, esos menores tendrán un 80% menos de probabilidad de desarrollar alergia a los maníes cuando tienen 5 años.
Podría pensarse entonces que si la madre come maníes durante el embarazo esto podría proteger a su bebé. Pero se sabe muy poco aún sobre el posible efecto del ambiente prenatal en el desarrollo de alergias.
La Academia de Pediatría de Estados Unidos aconsejó a las mujeres en el año 2000 que evitaran comer maníes durante el embarazo.
En el 2008, sin embargo, luego de que una vasta gama de estudios que no lograron establecer un vínculo entre la dieta prenatal y las alergias del bebé, la Academia modificó su recomendación y afirma ahora que no hay evidencia de peso que indique que las mujeres embarazadas deban evitar o favorecer el consumo de potenciales alérgenos.

Las alergias a los alimentos varían de acuerdo al ambiente. Una prueba de ello es la ausencia de alergias a los cacahuetes en países en los que este alimento prácticamente no se consume.
Un estudio denominado EuroPrevall investigó las influencias del ambiente, la dieta y la genética en alergias alimentarias en los países europeos, y constató que no había casos de alergia a los maníes en Grecia, donde este producto se come muy poco.
Santos señaló que cuando la gente emigra es más vulnerable a las alergias alimentarias que la población nativa debido a diferencias en los genes.
Otro factor que podría explicar el aumento de alergias alimentarias es la vitamina D, que afecta el desarrollo de mecanismos inmunoreguladores. ¿Padecemos más alergias porque pasamos más tiempo en casa, privándonos de la luz solar que permite al organismo generar vitamina D? La evidencia es ambigua.

Algunos estudios demostraron un vínculo entre la vitamina D y el riesgo de alergias alimentarias.
Investigadores en Alemania encontraron una asociación positiva entre los niveles de esta vitamina en la madre y el riesgo de alergias alimentarias en niños menores de 2 años.
Otro estudio alemán encontró, sin embargo, que los bebés con niveles más altos de vitamina D al nacer tienen más probabilidad de desarrollar alergias alimentarias antes de los tres años.
"Parecería que tanto la falta de vitamina D como su exceso son problemáticos", escribió Nadeau en su libro.
Mientras continúan las investigaciones sobre alergias alimentarias, el interrogante permanece: ¿cómo podemos protegernos de estas alergias en medio de un aumento de casos?
Evitar completamente un alimento no necesariamente nos ayudará y hasta podría ser perjudicial. Si ya tienes alguna alergia, la inmunoterapia -el consumo de cantidades minúsculas y crecientes de un alimento alergénico- está teniendo resultados muy prometedores. Para algunas personas, estos avances podrían significar la diferencia entre la vida y la muerte.






